Mentre impazza la discussione sul numero chiuso e l’accesso programmato alle Facolà di Medicina in Italia, messo a repentaglio dal pasticcio legato alla questione bonus maturià prima e dalle decisioni dei tribunali amministrativi negli ultimi giorni, mi è capitato sotto mano un interessante articolo pubblicato su ElPais riguardante la stessa problematica letta dalla prospettiva di tutti i protagonisti della medical education spagnola.
Ecco una traduzione fedele che spero aiuti a comprendere perchè la programmazione delle risorse umane in sanità è una cosa seria e perchè il diritto all’istruzione deve necessariamente andare a braccetto con il diritto alla tutela della salute.
(@drsilenzi)
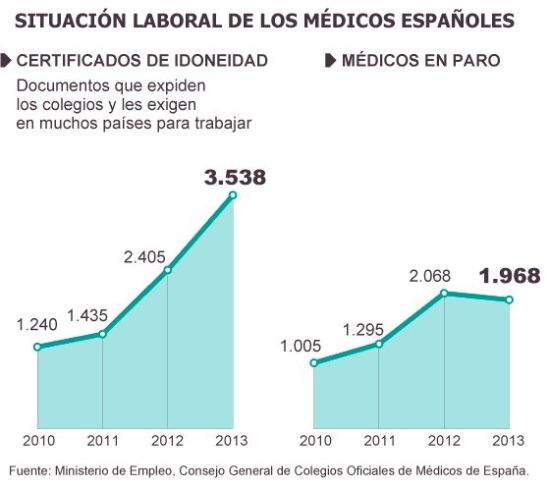
La Spagna ha più Facoltà di Medicina per milione di abitanti rispetto a Regno Unito, Francia ed anche Italia. In realtà, per quanto riguarda questo rapporto, tra i Paesi con più di 20 milioni di abitanti è seconda solo alla Corea del Sud. In soli otto anni gli Atenei che offrono la possibilità di studiare l’arte medica sono passati da 28 a 41 . La stessa crescita riguarda gli accessi a medicina, passati da 4.250 ad oltre 7.000. Tutto ciò è in profonda contraddizione con quanto sta accadendo al sistema sanitario spagnolo, alle prese con pesanti tagli alla sanità pubblica, licenziamenti e contrazione di personale sanitario senza preavviso. In definitiva nella penisola iberica non c’è più posto per i medici ma ma aumentano a dismisura studenti di medicina.
La disoccupazione fra i medici, qualcosa di inaudito negli ultimi dieci anni e fino a poco tempo fa inimmaginabile, nonché la crescente emigrazione in cerca di opportunità di lavoro cominciano a mostrare il divario tra specialisti e il numero dei posti di lavoro offerti dal sistema sanitario iberico. Tutto questo è un chiaro segnale all’azione, ricorda il Foro de la Profesión Médica, organizzazione che riunisce le principali associazioni del settore. La richiesta non è di certo nuova ma ha avuto un forte impulso ora che ci si trova di fronte all’apertura annunciata di ulteriori sette scuole, di cui tre private. I medici spagnoli gridano all’allarme e chiedono al Governo di fermare ciò che considerano una “proliferazione” incontrollata di centri di formazione. Non solo non sono necessari, ricordano, ma soprattutto tutto ciò mette a repentaglio la qualità della formazione medica e, con essa, il diritto alla tutela della salute della popolazione.
“Il numero degli studenti di medicina deve essere programmato in relazione al numero di ospedali che sono accreditati per fornire una formazione di qualità. Ora abbiamo circa 1.000 studenti in sovrannumero rispetto alle possibilità formative del sistema. Ci sono circa 7.000 posti ad accesso programmato destinati alla carriera di medico chirurgo, e 6.000 di MIR per la formazione specialistica”, dice il presidente della Organización Médica Colegial, Juan José Rodríguez Sendin. “Perciò basta saper far di conto, è soltanto matematica: avremo 1.000 medici di cui non sapremo cosa fare. L’aumento del numero delle Facoltà è una sciocchezza, non c’è alcun bisogno. Si è acconsentito ai disegni demagogici di politici locali e sindaci, è accaduto esattamente lo stesso disegno sconsiderato che ha portato alla creazione indiscriminata di ospedali e centri di cura che ora faticano ad essere pagati” continua Sendin.
Si potrebbe sostenere che la Spagna, come gli altri Paesi nell’occhio della crisi, oggi ha esubero di laureati in molte altre professioni: architetti, avvocati, giornalisti etc. Tuttavia la salute è un tema molto particolare che merita trattazione a se. Un laureato in medicina non può lavorare in Spagna o negli altri Paesi EU soltanto con il titolo e l’abilitazione conseguita dopo 6 anni di studi. È necessario conseguire una specializzazione per lavorare nei sistemi sanitari dell’EU che richiede ulteriori sforzi, personali ed economici, per almeno 4-5 anni.
 “L’emigrazione forzata, ovvero andare in un altro Paese in cui la loro professionalità sarà apprezzata e sfruttata”, spiega Enrique Lazaro, presidente del Consejo Estatal de Estudiantes de Medicina (CEEM) e studente dell’Università di Barcellona. “È una follia finanziare una formazione non programmata come questa perché rappresenta un investimento che non ci darà alcun frutto”, aggiunge.
“L’emigrazione forzata, ovvero andare in un altro Paese in cui la loro professionalità sarà apprezzata e sfruttata”, spiega Enrique Lazaro, presidente del Consejo Estatal de Estudiantes de Medicina (CEEM) e studente dell’Università di Barcellona. “È una follia finanziare una formazione non programmata come questa perché rappresenta un investimento che non ci darà alcun frutto”, aggiunge.
Come siamo arrivati a questo punto? Perché c’è stata un’apertura senza apparente controllo di tutte queste Facoltà, di cui otto private, in appena un decennio? “Né le politiche sanitarie né la programmazione delle risorse umane hanno avuto fortuna nel nostro Paese negli ultimi anni”, ricorda Rodriguez Sendin. “Nel 2001 si diceva che sovrabbondavano più di 15.000 medici in Spagna. Sei anni più tardi, secondo uno studio del Ministero della Salute di allora, mancavano tra i 15.000 ed i 20.000 medici. Cinque o sei anni più tardi, vale a dire ora li ricambio. Oggi abbiamo quasi 3.000 medici disoccupati e, ultimo ma non meno importante, quest’anno abbiamo accolto più di “Per questi 1.000 studenti che non avranno la possibilità di accesso alla formazione specialistica nel proprio Paese non resta che3.000 medici stranieri, oltre il 90% di quelli in cerca di occupazione”.
Gli esperti continuano ad insistere che in sanità la pianificazione è essenziale. Pur tuttavia non esiste ancora un registro nazionale e di molti medici non sappiamo quale specialità praticano né dove operano. Nei primi anni novanta i camici bianchi vissero un altro periodo difficile segnato da licenziamenti e disoccupazione. Fu per qual motivo che il governo decise di istituire il numero chiuso che venne programmato secondo i criteri dell’Organizzazione Mondiale della Sanità che valuta il rapporto di 1 medico su 10.000 abitanti come il migliore per garantire la salute di una popolazione. Nel 2002 sono state 4.250 le matricole nelle 27 scuole di medicina spagnole (26pubbliche ed 1 privata), secondo il Foro de la Profesión Médica.
Il periodo di crescita economica che seguì in Spagna negli anni a seguire e l’aumento della popolazione dovuto ad maggiore tasso di immigrazione hanno provocato un exploit anche nel settore sanitario: numerosi ospedali e centri di salute sono stati aperti, a volte senza alcuna pianificazione a monte, con un susseguirsi di messaggi, anche da parte del governo, della necessità di formare più medici per tamponare una ormai prossima carenza di specialisti. In realtà, afferma Beatriz González López-Valcárcel, docente di Métodos Cuantitativos en Economía y Gestión de la Universidad de Las Palmas, la necessità si sarebbe verificata solo in alcune specializzazioni ed, in aggiunta, soltanto in alcune aree geografiche, poiché la maggior mancanza del sistema nasce da un’insufficiente programmazione e distribuzione. “In questo modo dire se mancano o abbondano medici è non solo impossibile ma sostanzialmente inutile”, spiega.
Le Comunità regionali hanno rincorso l’apertura di nuovi ospedali senza pinaificazione alcuna. Madrid, ad esempio, ha aperto 6 nuovi centri soltanto nel 2008. Ciò ha provocato una repentina maggior richiesta di medici “innescando un problema temporaneo di copertura in alcune specializzazione” ricorda González López-Valcárcel. Allo stesso tempo “è aumentato esponenzialmente il riconoscimento dei titoli stranieri ed il numero di posti nelle università. Un aumento in gran parte degli Atenei privati.” Questa mancata regolamentazione ha ingenerato anche un problema di equità tra gli studenti: chi accede alle università pubbliche, sempre più dure e selettive, lasciano fuori giovani neodiplomati meritevoli mentre le nuove università private garantiscono posti con facili selezioni per chi può pagarne le rette sempre più fuori mercato”.
In quello stesso periodo il Ministero della Salute aumentò anche il numero di contratti per la formazione medica specialistica (MIR). Il fattore di richiamo non poteva funzionare meglio: tra il 2001 ed il 2011 si convalidarono più titoli di laurea stranieri (50.205) rispetto al numero di laureati delle università iberiche (46.194), secondo il Foro de la Profesión Médica.
Nonostante fossero passati solo pochi anni nessuno sembrava ricordarsi della disoccupazione degli anni ’90. Studiare medicina sembrava essere il miglior viatico per trovare un buon lavoro ed ogni città di una certa dimensione voleva avere la propria “School of Medicine”. I comuni vendevano terreni e le regioni autorizzavano l’istituzione delle nuove Facoltà. In questo periodo gli studenti sono aumentati di quasi il 40% in soli sette anni.
Poi è arrivata la crisi. Il sistema sanitario ha aspettato, troppo, e poi ha reagito nel 2010 con imponenti tagli di bilancio. “E quando si taglia la prima voce che spicca e la più facile da limare è il personale: sostituzioni, lavoro atipico, etc.” ricorda González. “L’ultimo concorso per l’accesso alle scuole di specializzazione ha garantito posti per tutti gli studenti formati in Spagna; ma in tre o quattro anni non sarà più cosi”.
“Non possiamo accettare di tornare alla disoccupazione medica. In tre o quattro anni le competenze di giovani medici generalisti disoccupati sono perse e devono tornare a sottoporsi ad una nuova formazione” sostiene Francisco Miralles del CESM, la confederazione dei sindacati medici. “Dobbiamo valorizzare nel miglior modo possibile le risorse economiche investite e questo paese non può permettersi di perdere professionisti la cui formazione è costata tra i 200.000 e 250.000 €” aggiunge.
Gli esperti si chiedono se un aumento così sconsiderato del numero di posti al corso di laurea in medicina possa pregudicare la qualità della formazione. “Le società scientifiche sono preoccupate che questa scarsa regolamentazione possa compromettere la qualità della formazione dei futuri medici”, afferma Carlos Macaya, presidente della Federación de Asociaciones Científico Médicas Españolas (FACME). “È difficile misurare questa qualità, poiché non esiste un metodo scientifico, ma è interessante notare cosa sta accadendo al concorso nazionale per l’accesso alle scuole di specializzazione: tra i primi 2.000/3.000 posti accade sempre più frequentemente di trovare medici sudamericani o formatisi in altri Paesi EU. Questo è un chiaro indicatore, a mio avviso, di quanto la qualità della formazione medica soffra all’aumentare il numero di studenti ai corsi di medicina”, sostiene Macaya.
medici se i letti di ospedale e la casistica su cui imparare, sono limitate. “È necessario che le Facoltà siano associate a buoni ospedali di insegnamento. Sebbene molti centri sono accreditati ed utili alla formazione specialistica non tutti sono adatti ad insegnare medicina”, dice Ricardo Rigual, presidente della Conferenza Nazionale dei Presidi delle Facoltà di Medicina, che ricorda come “l’incremento delle Facoltà ha coinciso con la nascita di nuovi ospedali. Lo stesso anno in cui Madrid ha inaugurato sei nuovi centri ospedalieri (2008), il governo regionale ha firmato accordi con quattro università per la nascita di quattro nuove facoltà di medicina.
“Sembra che abbiamo raggiunto la capacità di saturazione. In quanti possono partecipare ad un esame ginecologico? Quanti esercitarsi in Pronto Soccorso?” si chiede Antonio F. Compañ, Preside di Medicina alla Universidad Miguel Hernández de Elche. A volte negli ospedali pubblici ci sono studenti di differenti Atenei, pubblici e privati. «Si perde di qualità quando si è in competizione per la formazione. Che quanto mangiano in quattro, si possa mangiare in cinque non è reale. Se si mangia in cinque si mangia meno” esemplifica Sendin Rodriguez.
“Al momento non esiste nessuna agenzia capace di certificare che un ospedale è idoneo ad essere sede di formazione” ricorda Rigual. “A Madrid ora tutti gli ospedali mettono in mostra questa “etichetta”. Non si sa come o perché un ospedale si possa accreditare selezionando docenti accreditati” aggiunge Macaya. “La formazione medica pre laurea si deve accreditare e regolamentare come il MIR, un concorso nazionale che è molto ben strutturato.”
Chi deve frenare il proliferare delle Facoltà di Medicina? O, che è lo stesso, chi le autorizza? Per cominciare, il piano si studi è autorizzato dall’Agencia Nacional de Evaluación de la Calidad y la Acreditación (ANECA), uno fondazione pubblica indipendente in linea di principio, ma il cui consiglio è presieduto dal Ministro della Pubblica Istruzione di turno. Il potere di autorizzare l’apertura di una Facoltà spetta all’Assessorato dell’Istruzione di ogni autonomia regionale. Siccome però è necessario appoggiarsi ad un ospedale, viene coinvolto anche l’Assessorato alla Sanità.
Cioè, in pratica il Ministero non dice se c’è necessità o meno di aprire una nuova Facoltà ma il governo è in ultima analisi responsabile. “Se questo accade è perché ci sono leggi che lo consentono” dice Rodriguez Sendin. “Il Ministero della Salute dice che gestisce solo la formazione medica specialistica post laurea (MIR), che “si adatta alle esigenze del Servizio Sanitario Nazionale”, dice un portavoce. “È il Ministero della Pubblica Istruzione, dunque, insieme alle comunità autonome, che può spiegare perché questo fenomeno sta avvenendo e se tutto ciò si possa fermare come richiesto da tutte le organizzazioni mediche”. Il predetto ministero non ha voluto rispondere alle domande di questo giornale negli ultimi 15 giorni.
Dietro l’apertura delle Facoltà di Medicina ci sono interessi politici ed economici. Un’università privata fa sostenere ai propri studenti rette che vanno tra 10.000 e 20.000€. “Se siamo il secondo Paese con più Facoltà mediche questo va ricerca nelle motivazione economiche e nel lucro che sta dietro ad ogni azione. Questi sono studi molto richiesti e la gente è disposta a pagare molto per assicurare un posto ai propri figli”, dice Rodriguez Sendin. “La proliferazione di poteri ha generato controversie in alcune regioni, soprattutto visto l’uso di strutture pubbliche (ospedali) per un uso particolare. José Carrillo, Rettore dell’Università Complutense, ha sostenuto che a Madrid ci sono ospedali pubblici che per l’uso delle proprie strutture fanno pagare meno alla università privare rispetto a quelle pubbliche.
Ci sono sette nuove Facoltà mediche in attesa di approvazione. Il Campus Mare Nostrum (Murcia) e l’Università Cattolica del San Antonio (Alicante) entrambe private; una concertata a Vic (Barcellona) e quattro pubbliche, tre in Andalusia (Almería, Jaén e Huelva) e un’altra nelle Baleari. Alcuni già hanno il piano di studi approvato dal ANECA, altri hanno il terreno donato dalla città su cui stanno già edificando; il Vic prevede di aprire per il 2015-2016 ma senza dare certezze sul corpo docente.
Il professor Felix Grases, dall’Universitat de les Illes Balears, spiega che sono 15 anni che aspettavano questo via libera e afferma: “sarebbe nostro diritto poter avere l’ok per far partire il terzo anno nel nostro Ateneo, in modo da non bloccare il numero di studenti di medicina del biennio.” Grases dà ragione alle organizzazioni che chiedono al governo di frenare la moltiplicazione delle Facoltà: “sono stati creati alcuni corsi di studi di cui non si avvertiva la necessità, dobbiamo essere molto attenti a non saturare il mercato.”
Liberamente tradotto da El Pais


 “L’emigrazione forzata, ovvero andare in un altro Paese in cui la loro professionalità sarà apprezzata e sfruttata”, spiega Enrique Lazaro, presidente del Consejo Estatal de Estudiantes de Medicina (CEEM) e studente dell’Università di Barcellona. “È una follia finanziare una formazione non programmata come questa perché rappresenta un investimento che non ci darà alcun frutto”, aggiunge.
“L’emigrazione forzata, ovvero andare in un altro Paese in cui la loro professionalità sarà apprezzata e sfruttata”, spiega Enrique Lazaro, presidente del Consejo Estatal de Estudiantes de Medicina (CEEM) e studente dell’Università di Barcellona. “È una follia finanziare una formazione non programmata come questa perché rappresenta un investimento che non ci darà alcun frutto”, aggiunge. Yet all of these simulations can never really prepare a trainee for the first time he or she is on the spot in the role of a real physician with a real patient. Counseling patients requires subtleties; no medical school curriculum could possibly address every situation. But as
Yet all of these simulations can never really prepare a trainee for the first time he or she is on the spot in the role of a real physician with a real patient. Counseling patients requires subtleties; no medical school curriculum could possibly address every situation. But as 


